Damit solide Tumore effizient wachsen können, benötigen sie in der Regel Unterstützung durch nicht entartete, körpereigene Zellen in ihrer Umgebung. Durch die Kommunikation dieser Zellen untereinander entstehen im Umfeld des Tumors wachstumsfördernde Netzwerke. Forschende der Goethe-Universität Frankfurt haben mit Unterstützung der Wilhelm Sander-Stiftung solche Netzwerke untersucht. Dabei haben sie zum einen festgestellt, dass diese Netzwerke sehr widerstandsfähig gegenüber Interventionen sind. Doch gelang es den Forschenden auch, mögliche Schwachstellen zu identifizieren.
Tumore bestehen sowohl aus den eigentlichen entarteten, bösartigen Krebszellen als auch aus gesunden, nicht entarteten Zellen in der unmittelbaren Umgebung. Hierzu zählen unter anderem körpereigene Fresszellen des Immunsystems, sogenannte Makrophagen, sowie Bindegewebszellen wie zum Beispiel Fibroblasten. Sowohl Makrophagen als auch Fibroblasten sind normalerweise daran beteiligt, Gewebe in ihrem gesunden Ursprungszustand zu bewahren und die Struktur der Gewebe nach kleineren oder größeren Schädigungen wiederherzustellen. Diese Eigenschaften spielen auch bei der Verteidigung gegenüber der Vermehrung und Ausbreitung von Krebszellen eine wichtige Rolle.
Allerdings haben Krebszellen Strategien entwickelt, sowohl Makrophagen als auch Fibroblasten in tumorfördernde Zellen umzuprogrammieren. Daraufhin verändern die modifizierten Fibroblasten die umliegende Gewebestruktur, was das Überleben der Krebszellen fördert und ihre Ausbreitung im Körper ermöglicht. Wenn sich zum Beispiel Metastasen in der Lunge bilden, so werden zunächst die Fibroblasten in der Lunge aktiviert. Makrophagen sondern Wachstums- und Überlebensfaktoren ab, welche die Tumoren beispielweise nutzen, um sich besser mit Nährstoffen und Sauerstoff zu versorgen.
Lange wurde in der Krebsforschung vermutet, dass das Ausschalten einzelner, nicht entarteter Zelltypen ausreichen könnte, therapeutische Erfolge zu erzielen. Trotz der vielversprechenden Ergebnisse in der Forschung waren solche Strategien in der Therapie von Patient:innen bisher allerdings wenig erfolgreich.
Ein Forschungsteam um die Professoren Andreas Weigert und Bernhard Brüne von der Goethe-Universität hat nun mögliche Gründe hierfür identifiziert. Die Forscher:innen nutzten für ihre Analysen genetisch veränderte Mäuse, die spontan Tumore im Brustgewebe entwickeln. Durch weitere genetische Veränderungen wurde ein von den Makrophagen produziertes und in die Umgebung freigesetztes fettähnliches Molekül, das Hormon Prostaglandin E2, in den Brusttumoren dieser Mäuse ausgeschaltet. Prostaglandin E2 wurden bisher vor allem – basierend auf Zellkulturexperimenten – tumorfördernde Eigenschaften zugeschrieben. Erwartungsgemäß hemmte das Ausschalten von Prostaglandin E2- auch das Wachstum der Brusttumore in den Mäusen. Zur Überraschung des Forschungsteams zeigten Gewebeanalysen jedoch, dass sich gleichzeitig sowohl die Fibroblasten stark teilten und aktiviert wurden und die Mäuse vermehrt Metastasen in der Lunge bildeten.
In weiterführenden Untersuchungen wurde das Transkriptom der Fibroblasten analysiert, das heißt alle zu diesem Zeitpunkt aus dem Genom abgelesenen Gene. Die Forschenden konnten zeigen, dass Prostaglandin E2 die Fibroblasten in Brusttumoren durch einen bisher unbekannten Signalweg in einem inaktiven Zustand hält, was somit erklärt, warum der Wegfall des Moleküls in den Mäusen zu verstärkter Metastasierung führte. Der Prozess verläuft beim Menschen offenbar ähnlich: Fibroblasten, die auf ähnliche Weise aktiviert waren, fanden sich auch in den Brusttumoren mancher Patientinnen, und diese Patientinnen hatte eine verringerte Überlebenswahrscheinlichkeit.
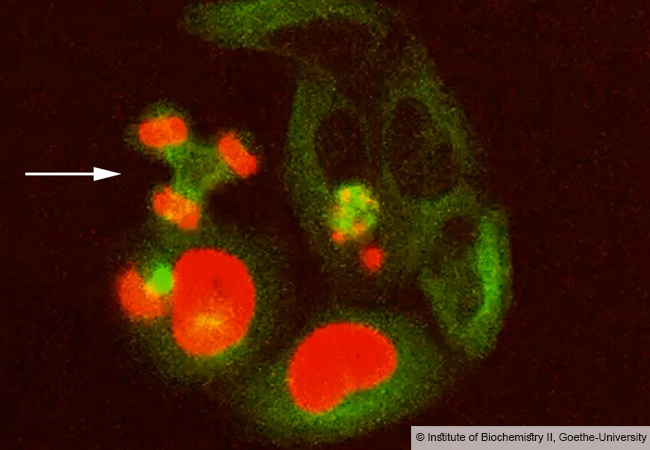
Bei ihren histologischen Untersuchungen in Brusttumoren stießen die Forschenden auch auf eine Subgruppe von Makrophagen, die, ähnlich wie Fibroblasten, Bestandteile der extrazellulären Matrix (das Bindegewebe zwischen den Zellen) – vor allem Kollagene – herstellen. Solche als Fibrozyten bezeichneten Makrophagen waren bereits aus fibrotischen Erkrankungen (krankhafte Vermehrung des Bindegewebes) der Lunge bekannt, jedoch war ihre Rolle im Tumor unklar.
Zusammen mit Prof. Rajkumar Savai vom Max-Planck-Institut für Herz- und Lungenforschung in Bad Nauheim untersuchten die Frankfurter Forschenden daher die Rolle der Fibrozyten in Lungentumoren, indem sie diese gezielt im Verlauf des Tumorwachstums ausschalteten. Sie konnten mittels Einzelzellsequenzierung unter anderem nachweisen, dass es sich bei diesen Zellen um eine Schlüsselpopulation handelt, die sowohl das Wachstum der Tumorzellen als auch deren Versorgung mit Blutgefäßen und die tumorfördernde Aktivierung anderer Makrophagen-Subtypen koordiniert.
„Die Ergebnisse unserer Studien verdeutlichen, dass es im Mikromilieu des Tumors viele Zelltypen gibt, die auf ähnliche Weise das Überleben, das Wachstum und die Ausbreitung des Tumors fördern. Der Tumor nutzt zentrale, molekulare Knotenpunkte, über die er gleichzeitig verschiedene körpereigene Zellen zu tumorfördernden Akteuren umprogrammiert. Wenn wir Krebs wirksam bekämpfen wollen, sollten wir die Entdeckung und therapeutische Nutzung solcher Knotenpunkte vorantreiben“, fasst Weigert die Studienergebnisse zusammen, die in den renommierten Fachzeitschriften Cancer Research und Nature Communications veröffentlicht wurden. Die Identifikation solcher Knotenpunkte wird ein zukünftiger Schwerpunkt der Forschung in den beteiligten Laboren sein.
Publikationen:
1) E. Strack, P.A. Rolfe, A.F. Fink, K. Bankov, T. Schmid, C. Solbach, R. Savai, W. Sha, L. Pradel, S. Hartmann, B. Brüne, A. Weigert. Identification of tumor-associated macrophage subsets that are associated with breast cancer prognosis. Clin Transl Med (2020), 10:e239. https://doi.org/10.1002/ctm2.239
2) E. Elwakeel, M. Brüggemann, J. Wagih, O. Lityagina, M.A.F. Elewa, Y. Han, T. Froemel, R. Popp, A.M. Nicolas, Y. Schreiber, E. Gradhand, D. Thomas, R. Nüsing, J. Steinmetz-Späh, R. Savai, E. Fokas, I. Fleming, F.R. Greten, K. Zarnack, B. Brüne, A. Weigert. Disruption of prostaglandin E2 signaling in cancer-associated fibroblasts limits mammary carcinoma growth but promotes metastasis. Cancer Res. (2022), 82(7):1380-1395. https://doi.org/10.1158/0008-5472.can-21-2116
3) A. Weigert, X. Zheng, A. Nenzel, K. Turkowski, S. Günther, E. Strack, E. SiraitFischer, E. Elwakeel, I.M. Kur, V.S. Nikam, C. Valasarajan, H. Winter, A. Wissgott, R. Voswinkel, F. Grimminger, B. Brüne, W. Seeger, S. Savai Pullamsetti, R. Savai. Fibrocytes boost tumor-supportive phenotypic switches in the lung cancer niche via the endothelin system. Nat Commun. (2022), 13:6078 https://doi.org/10.1038/s41467-022-33458-8